3. Marco teórico
3.1
3.1. Determinantes de la salud y desigualdades sociales
Como comentamos, el estado de salud de las personas y poblaciones viene determinado por una serie de factores y circunstancias que les rodean durante su vida.
Estudios pioneros en investigar la relación existente entre el contexto socio-económico (ya sea a nivel macro, meso o micro) y la salud de una población surgen alrededor de mitad del siglo XIX, concretamente en 1845 cuando Engels publica su famoso ensayo sobre las condiciones de vida de la clase obrera en Inglaterra, donde analiza las condiciones de salubridad de los barrios obreros relacionándolas con indicadores de natalidad, morbilidad y mortalidad. Poco después (1897), Emile Durkheim publicaría su también célebre obra sobre el suicidio (Le suicide. Étude de sociologie) en el que analiza la evolución en el tiempo de la tasa anual de suicidios de diferentes países europeos, relacionándola con acontecimientos como guerras, depresiones económicas o fenómenos culturales como la religión dominante en las diferentes comunidades. Ambos estudios se convertirán en referencia histórica para la epidemiología de base social.
Pero aunque muchos sociólogos y reformadores sociales clásicos abordaron durante el s. XIX el tema de la salud y su relación con las condiciones de vida y trabajo, ignoraron la medicina como institución social (Duarte Nunes, E., p. 315)27 y será un médico, Charles McIntire, en el seno de una asociación médica (la Academia Americana de Medicina), quien reivindique la “medicina social” como campo específico de conocimiento, acuñando por primera vez el concepto de “sociología médica” en 1894 en el artículo “The importance of the study of medical sociology”28.
Pese a estos antecedentes, la promoción de la salud basada en la actuación sobre los factores socioeconómicos y del entorno físico para mejorar la salud de la población no se incorporará a la práctica de la salud pública hasta los años 70 gracias a dos hitos teóricos que transformarían la forma de pensar y de actuar en política de salud pública. Son el conocido «Informe Lalonde»29 de 1974 realizado por Marc Lalonde, entonces Ministro de Salud y Bienestar de Canadá, y la tesis de Thomas McKeown publicada en 197630 sobre los factores que más influencia han tenido en la reducción de la mortalidad y el aumento de la esperanza de vida en la población de Inglaterra.
Ambos establecieron la existencia de una serie de “factores determinantes de la salud” de la población además de los servicios médicos y la salud pública tradicionales, abriendo el campo de actuación a otros entornos y a otros actores, lo que acabaría dando lugar al concepto de “salud en todas las políticas”.
El Informe Lalonde está considerado como el “primer documento de un gobierno del mundo occidental moderno en reconocer que si queremos mejorar la salud de la población tenemos que mirar más allá del sistema tradicional de atención de salud (el cuidado de las personas enfermas)”. Demuestra que el campo de actuación de la salud se divide en cuatro grandes “ámbitos interdependientes de actuación que influyen o determinan la salud de los individuos y de las poblaciones”: biológico, ambiental, estilos de vida y sistemas de atención de salud.
Pese a las lógicas aportaciones del informe Lalonde hay que tener en cuenta, como señala Andreu Segura, sus aportaciones a una hipertrofia de la importancia de los estilos de vida versus las condiciones de vida. “La visión que más ha calado en el sistema sanitario es la de Marc Lalonde, inspirada en la aproximación voluntariamente reduccionista de Laframboise. Visión explicativa, pero que condujo a una medicalización de los estilos de vida por parte del sistema sanitario, con el consiguiente encarecimiento y, por desgracia, con muy poca repercusión en las conductas saludables, en su caso incluso a costa de incrementar las desigualdades. El modelo apenas aborda una reflexión profunda sobre la importancia de los determinantes sociales en la salud, las condiciones de vida, y se queda en la superficie, en el abordaje de los estilos de vida”.
Como indicamos anteriormente, otro hito teórico que transformó la forma de pensar y de actuar en política de salud pública fue la tesis de Thomas McKeown según la cual el aumento en la esperanza de vida que se produce en Inglaterra a partir del siglo XVII es producto fundamentalmente de la disminución de la mortalidad por enfermedades infecciosas gracias al aumento generalizado del nivel de vida y la mejora nutricional que refuerza la resistencia a la enfermedad de la mayor parte de la población, jugando en ese cambio demográfico un papel marginal el desarrollo de las intervenciones médicas curativas o las reformas sanitarias entre otros.
Por tanto en la salud y bienestar de la comunidad influyen numerosos factores. Además de los propios condicionantes biológicos, se encuentran las actuaciones del sistema sanitario y también otros con incluso un mayor peso específico como los estilos de vida, los determinantes socioeconómicos o las condiciones medioambientales en las que vivimos.
Existen diversos modelos teóricos que estudian estos determinantes de la salud. Uno de los más destacados es el desarrollado por Dahlgren y Whitehead en 199131. Sus autores afirman que los determinantes conforman capas de influencia. Por tanto, la edad, sexo y constitución de la persona, factores invariables, están influenciados por factores que pueden ser modificados por la acción política. La primera capa la conforman los estilos de vida del individuo (actividad física, consumo de tabaco…). La siguiente capa son las redes sociales y comunitarias, seguida de la influencia de las condiciones de vida y laborales para mantener la salud, finalizando con las condiciones socioeconómicas, culturales y ambientales de la sociedad. Dicho modelo plantea que las inequidades en salud son resultado de la interacción de diversos niveles de determinantes, desde individuales hasta de las comunidades, influyendo las capas más externas sobre aquellas que se encuentran por debajo.
Además de los estudios citados, la revitalización del modelo de determinantes sociales y el estudio de las desigualdades bebe también del Informe Black (1980)32 y de los trabajos, entre otros, de Marmot y Wilkinson33, Lesley Doyal34, Vinçenc Navarro35 y Nancy Krieguer36. Así mismo, es preciso tener muy en cuenta los estudios de Geoffrey Rose37 y su aproximación para entender las diferencias entre las intervenciones a nivel individual y las intervenciones a nivel poblacional.
En nuestro contexto, para el análisis de las diferencias en salud injustas y evitables utilizamos como referencia el Marco conceptual de los determinantes de las desigualdades sociales en salud elaborado por la Comisión para reducir las Desigualdades en Salud en España en el año 201010. Este grupo de trabajo elaboró una propuesta teórica basada en trabajos previos desarrollados por Solar e Irwin9 y Navarro35.
Figura 1. Marco conceptual de los determinantes de las desigualdades sociales.
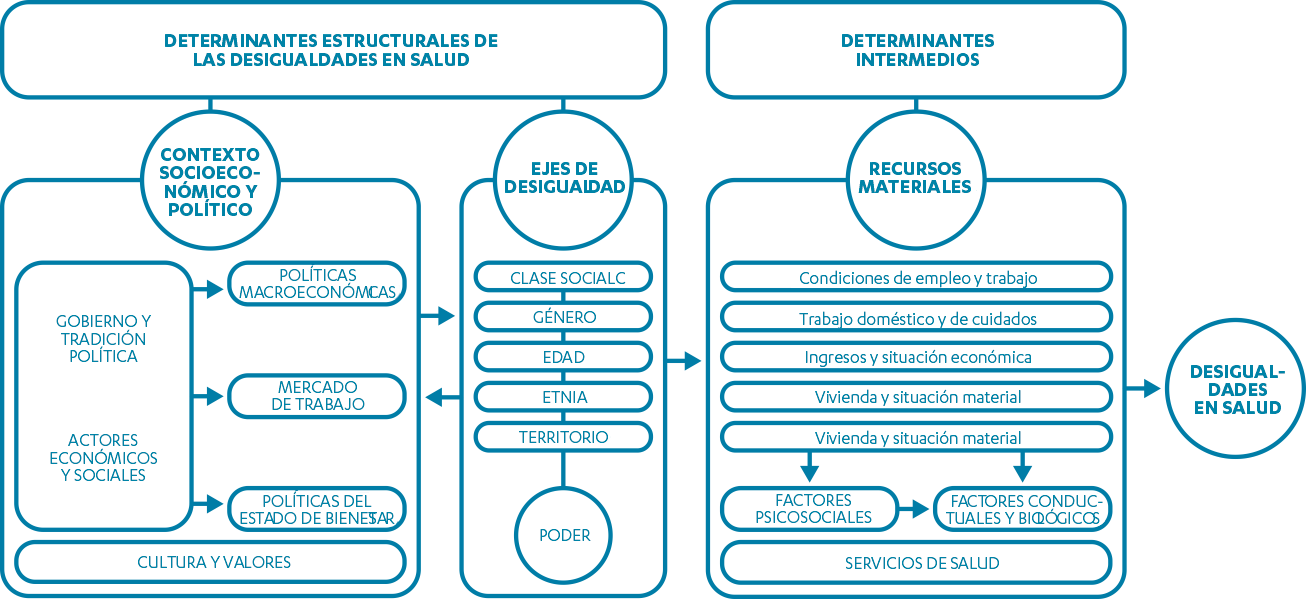
Fuente: Comisión para Reducir las Desigualdades Sociales en Salud en España. Avanzando hacia la equidad: propuesta de políticas e intervenciones para reducir las desigualdades sociales en salud en España (2010).
El modelo muestra la influencia de los factores estructurales sobre los determinantes intermedios y éstos a su vez sobre las desigualdades en salud. Los factores estructurales incluyen tanto el contexto socioeconómico y político como los ejes de desigualdad que determinan las jerarquías de poder en la sociedad. Entre dichos ejes, relacionados trasnversalmente entre sí, se encuentran: el género -las desigualdades en salud injustas y evitables entre hombres y mujeres, siendo referencia en su estudio la antes mencionada Lesley Doyal34, 38, 39-, las desigualdades vinculadas a la clase social a la que se pertenezca, las diferencias en salud en función de la edad en niños, ancianos…, diferencias en relación a la etnia a la que se pertenezca y finalmente las vinculadas al territorio en el que se viva.
A continuación referenciamos dos ejemplos explicativos con datos de Asturias.
- En relación con la influencia en la exposición al humo del tabaco en niños/as en función de diferentes determinantes estructurales (con datos de la Encuesta de Salud Infantil, Asturias, 2009). Puede observarse en la Figura 2 que las mayores probabilidades de exposición están en aquellos niños y niñas que viven en entorno rural, en familias con estudios primarios y de clases sociales más bajas40.
Figura 2. Exposición al humo de tabaco en niños y niñas asturianos (nunca han recibido exposición al humo del tabaco) en función de determinantes estructurales.
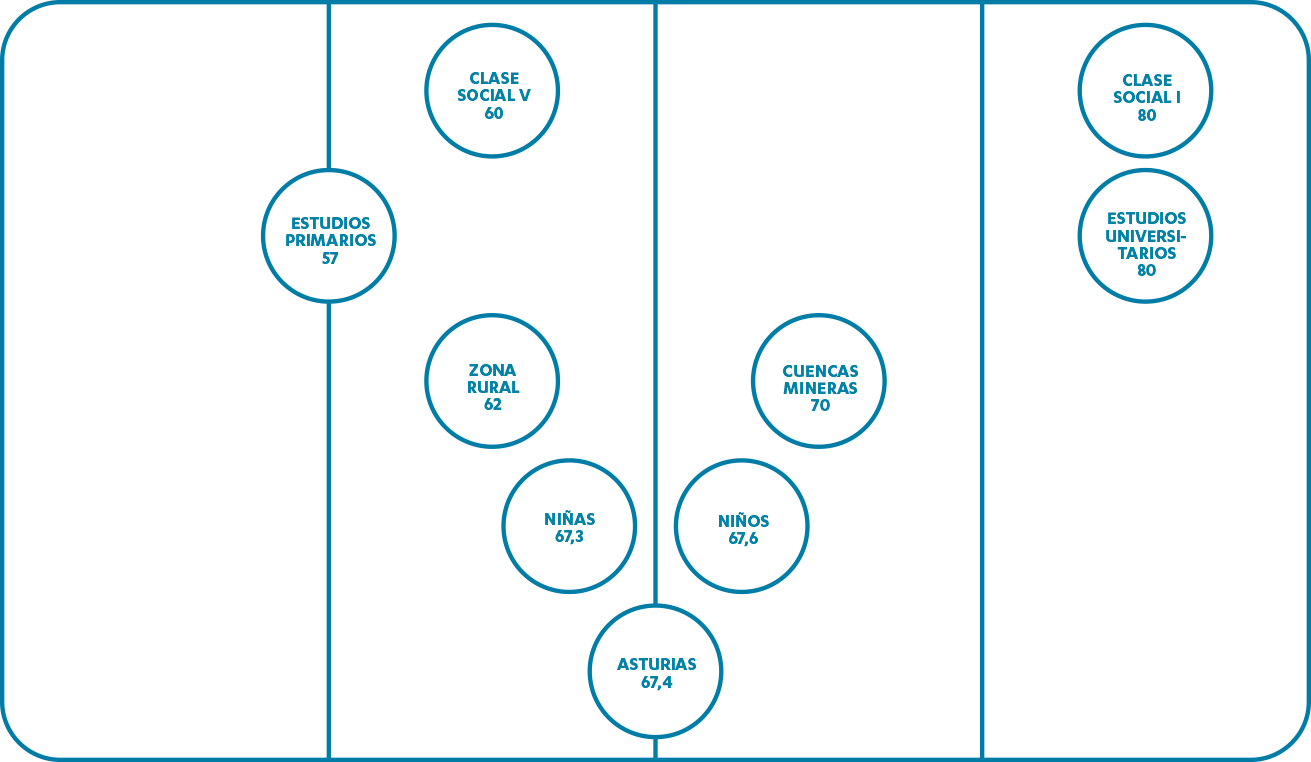
Fuente. Margolles M, Donate I. Dirección General de Salud Pública Asturias. Encuesta de Salud Infantil Asturias 2009. (2009)39. - El segundo ejemplo está relacionado con las desigualdades de género. En el informe sobre la situación de mujeres y hombres en Asturias (Instituto Asturiano de la Mujer, 2015)41, se señala que las mujeres consideran menos satisfactoria su vida social, cuentan con menos apoyos y con menos “tiempo propio”. Figuras 3 y 4.
Figura 3. Recepción de ayuda para cuidados, recados, etc. en el último mes. Mujeres y hombres (30 – 44 años). Asturias ESA 2012.
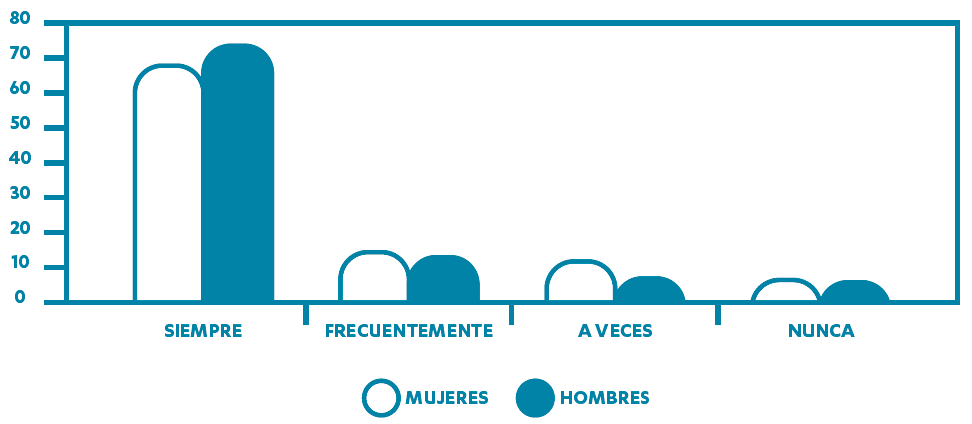
Fuente: Uría, M. Instituto Asturiano de la Mujer. Informe sobre la situación de mujeres y hombres en Asturias 2015 a partir de la Encuesta de Salud para Asturias 2012 (2015).Figura 4. Tiempo propio según sexo. Asturias ESA 2012.
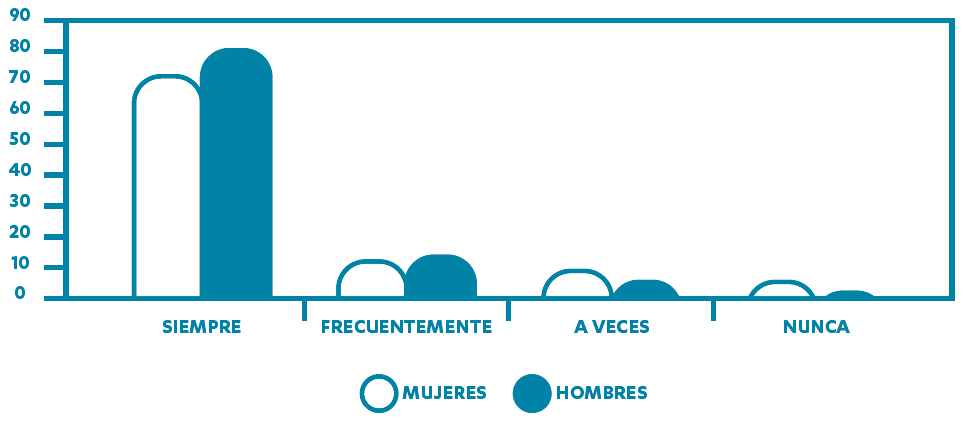
Fuente: Uría, M. Instituto Asturiano de la Mujer. Informe sobre la situación de mujeres y hombres en Asturias 2015 a partir de la Encuesta de Salud para Asturias 2012 (2015).
Por todo ello, los diferentes autores y autoras citados enmarcan una nueva aproximación a la salud pública destacando una visión individual, importante, pero sobre todo reseñando la importancia de la dimensión poblacional:
- La personal o individual, destacando la necesidad de que las personas se responsabilicen de sus comportamientos para mejorar su salud.
- La de las comunidades y los entornos, destacando el impacto que para la salud de las personas y de las poblaciones tienen aspectos como los hábitos sociales relacionados con la conducta (tradiciones y costumbres alimentarias, de consumo de alcohol y tabaco, de actividad física, etc.), el urbanismo, el medioambiente, el transporte, los recursos naturales, las infraestructuras y recursos educativos, culturales, deportivos, recreativos…
3.2
3.2. Promoción de la salud y salutogénesis
La finalidad de la promoción de la salud es facilitar a las personas estrategias que permitan incrementar el control sobre su salud para mejorarla.
Durante los años 70 como mencionamos anteriormente se comienzan a tener en cuenta los determinantes de la salud incorporando de una manera más explícita las estrategias de promoción de la salud como una de las principales líneas de actuación a desarrollar por parte de las políticas de salud pública.
En la Declaración de Alma-Ata de 197842, elaborada durante la Primera Conferencia Internacional sobre Atención Primaria de Salud y organizada por la OMS y UNICEF, se establece la Atención Primaria de Salud como la clave para lograr la “Salud para todos en el año 2000”, es decir, dar a todos los pueblos del mundo un nivel de salud que les permita llevar una vida social y económicamente productiva. Las principales estrategias en las que se basa y que se vinculan a la labor que se viene realizando en terreno actualmente en Asturias son la participación de la ciudadanía, la multisectorialidad y el trabajo en equipo a través de los principios de autorresponsabilidad, movilización global, desarrollo y justicia social.
Posteriormente, en 1986 durante la Primera Conferencia Internacional para la Promoción de la Salud se elabora la Carta de Ottawa43, documento de la OMS dirigido a la consecución de ese objetivo de “Salud para todos en el año 2000” en respuesta a la nueva tendencia hacia un enfoque positivo de la salud pública que se estaba generando.
En la Carta se indican cinco áreas de acción prioritarias que implica la participación activa en la promoción de la salud, áreas que sientan la base del trabajo y las estrategias desarrolladas en Asturias:
- Elaboración de una política pública saludable.
- Creación de ambientes favorables.
- Reforzamiento de la acción comunitaria.
- Desarrollo de las aptitudes personales.
- Reorientación de los servicios sanitarios.
Por otra parte es imprescindible destacar la figura del médico-sociólogo Aaron Antonovsky, quien en el año 1987 llevó a cabo la presentación de su trabajo Unraveling the Mysteries of Health44. En él aborda los resultados de los estudios realizados con un grupo de mujeres que habían sobrevivido a los campos de concentración nazis que, a pesar de los importantes acontecimientos estresores a los que habían sido sometidas, mantenían una buena percepción de su salud mental. A partir de dicho trabajo desarrolló conceptos de gran importancia dentro del campo de la salud pública y la promoción de la salud.
Podríamos destacar al menos dos de los elementos más influyentes de Antonovsky:
- La Teoría de la salutogénesis45, centrada en la identificación de aquello que genera salud en lugar de lo que produce enfermedad, dando un giro hacia un modelo de salud en positivo.
- El desarrollo de diversos conceptos como:
- Recursos Generales de Resistencia: factores biológicos, materiales y psicosociales que facilitan a la persona construir experiencias en la vida percibidas como consistentes, coherentes y estructuradas.
- Sentido de la Coherencia (SOC), es decir, la capacidad para utilizar dichos recursos. Compuesto por:
- Comprensibilidad: capacidad para entender lo que pasa.
- Manejabilidad: visión de las propias habilidades para manejarlo.
- Significancia: capacidad para convertir lo que se hace en satisfactorio y con significado para la propia vida.
Estos fueron los primeros trabajos experimentales que permitieron abordar y cuantificar el efecto de las nuevas concepciones de la salud y su impacto en la población.
Eriksson y Lindström realizaron la representación gráfica de la metáfora del río de la vida46 de Antonovsky. En ella se compara la visión patogénica con la perspectiva salutogénica y se muestra el desarrollo de la Salud Pública hacia la Promoción de la Salud, con personas activas y responsables que sacan partido a las situaciones que mejoran su SOC y su calidad de vida y generan salud. Desde un punto de vista patogénico la vida es un río embravecido que finaliza en una cascada, la muerte, por lo que se debe tratar de salvar a las personas con diversos mecanismos. Sin embargo, en el modelo salutogénico el agua fluye horizontalmente en el río aunque exista la cascada. Cada persona nace y nada más o menos cerca de la cascada en la que finaliza un río lleno de riesgos pero también de recursos, siendo la finalidad del trascurso por el mismo la capacidad de identificar y utilizar dichos recursos.
3.3
3.3. Salud comunitaria y activos para la salud
La salud de una comunidad, que cuenta con ciertos recursos de personas, lugares u organizaciones para promover su salud y expresa ciertas necesidades y demandas, se encuentra determinada por los determinantes sociales de la salud como se ha dicho más arriba.
Los recursos reconocidos por la comunidad como riquezas para mantener y mejorar su bienestar, activos para la salud, se pueden categorizar de diversas formas. Pueden dividirse en varios niveles:
- Activos de los individuos. Lo que aportan a nivel individual para mejorar la comunidad.
- Activos de las asociaciones. Grupos formales e informales.
- Activos de las organizaciones. Servicios sociales, educativos, sanitarios…
- Activos físicos. Espacios verdes, edificios…
- Activos económicos. Negocios, empresas, comercios locales…
- Activos culturales. Talentos locales que reflejen su identidad y valores: música, teatro…
Otra forma más intuitiva de clasificarlos sería por áreas temáticas como las diversas categorías que aparecen en el buscador de actuaciones comunitarias de Asturias Actúa en Salud (ejemplo: mujer, actividad física, etc.).
La propuesta de marco teórico-práctico incorporará por tanto la identificación de los activos de la comunidad mediante una metodología de mapeo de activos junto al análisis de la situación de salud, ideando en base a ello acciones que puedan mejorar el bienestar aprovechando los recursos existentes.
Este enfoque incorpora el modelo de Desarrollo Comunitario Basado en Activos (DCBA) de Kretzman y McKnight26, identificando las capacidades de la comunidad para emplearlas como parte de un proceso de empoderamiento y participación. Estos autores desarrollan una propuesta de trabajo comunitario en el campo de la promoción de la salud a partir del concepto de capital social -grado de cohesión social que existe en las comunidades; procesos entre personas que establecen redes, normas y compromisos sociales y facilitan la coordinación y cooperación para su beneficio mutuo- y lo sistematizan en el desarrollo de intervenciones comunitarias basadas en las capacidades y los recursos de los individuos y poblaciones en las que se insertan.
Actualmente existe un proceso de incorporación del modelo de activos en la práctica de la promoción de la salud a partir de las propuestas de diferentes autores (Morgan, Hernán, Ziglio)2, 3, 47 y de incorporación de dicha perspectiva en el trabajo de diferentes intervenciones comunitarias de nuestro país.
3.4
3.4. Intersectorialidad y Salud en todas las Políticas
En todo proceso comunitario la colaboración intersectorial es fundamental, dándose tanto a nivel macro como meso y micro. Dicha relación entre diversos sectores tiene como objetivo lograr mejorar la salud y bienestar de la comunidad7.
A nivel macro su importancia se ve reflejada en la Salud en todas las Políticas. A nivel micro es fundamental en los Sistemas de Gobernanza Local en Salud, ya que los determinantes de la salud son abordados por los diversos agentes comunitarios implicados en las estructuras de participación en salud del territorio, siendo la participación de la ciudadanía el elemento clave en este proceso7, 14. Destacan como agentes comunitarios:
- La ciudadanía, a través tanto de movimientos organizados como informales.
- Recursos profesionales y técnicos de diversos ámbitos que permiten la participación de la ciudadanía: municipales, sanitarios, educativos…
- La administración local (instituciones).
El término Salud en todas las Políticas fue acuñado en 2006. Está vinculado a una estrategia política transversal basada en el modelo conceptual de los determinantes sociales de salud48. Implica la sensibilización de los responsables políticos sobre los efectos de sus decisiones en los determinantes de la salud y la propuesta de acciones políticas para optimizar los resultados en salud49.
La Declaración de Adelaida50 sobre la Salud en todas las Políticas es fundamental de cara a comprender las posibilidades de acción de los diversos ámbitos de los que parten las estructuras de participación en el ámbito local. Aboga por la incorporación de la Salud en todas las Políticas con un enfoque intersectorial en los diversos niveles de gobierno, tanto local como regional y nacional, incorporando todos los sectores (obras públicas, urbanismo, transporte, industria, educación…) la salud / bienestar y equidad como componentes esenciales de la formulación de sus políticas.
En esta línea es imprescindible mencionar también la Declaración de Helsinki51 de 2013 donde se dio el impulso definitivo al enfoque de Salud en todas las Políticas.
Así pues, las corporaciones municipales, de las que dependen las políticas locales, tienen una mayor capacidad de actuación en el bienestar y salud de la comunidad que otros sectores y ámbitos como el sanitario, asociativo…
3.5
3.5. Participación comunitaria en salud
La participación es un elemento clave en la definición de la salud comunitaria.
Las personas deben ser el centro de la promoción de la salud y, por tanto, de los procesos de toma de decisiones para que éstos sean eficaces. La alfabetización en salud, el empoderamiento para la salud, la salud comunitaria y la perspectiva de activos fomentan la participación ciudadana en salud y no podrían entenderse sin ella. La participación es esencial para sostener la acción en materia de promoción de la salud y la comunidad, por tanto, se tiene que organizar asumiendo obligaciones y responsabilidades y manteniendo vías de comunicación entre autoridades y población.
Las características de la participación en procesos comunitarios son14:
- Activa. Para que la participación sea real la población debe ser parte activa y protagonista de todo el proceso comunitario que se inicie de cara a la mejora del bienestar de la comunidad en todas sus fases, desde el diseño y análisis de situación hasta su puesta en marcha y evaluación.
- Consciente. De los problemas que transforma en necesidades a solucionar.
- Responsable. Comprometida con sus derechos y responsabilidades.
- Deliberada y libre. Voluntariamente, con autonomía y tareas propias.
- Organizada. Objetivos comunes hacia el desarrollo comunitario.
- Sostenida. No es una acción puntual, se mantiene el proceso en el tiempo.
De cara a determinar si se están promoviendo procesos de participación verdaderos o si son simbólicos y aparentes, tomaremos como referencia la Escalera de participación infantil de Roger Hart52. Su uso es extendido para valorar la participación de población general. Dicha escalera muestra ocho escalones vinculados a la participación en los que puede encontrarse un proceso, estando los tres primeros en el tramo de no participación (real).
Sus ocho escalones son:
- Participación manipulada. Utiliza a la población en acciones sin interés que no comprenden.
- Participación decorativa. Se incorpora a la población para animar determinada actividad.
- Participación simbólica. La participación es sólo aparente.
- Participación de asignados pero informados. Designados pero se les informa de la actividad.
- Participación con información y consulta. Se informa y consulta a la población sobre su participación y ella decide.
- Participación en ideas de agentes externos compartidas con la población. La acción es pensada por agentes externos, pero la población se incorpora en pensar y aportar para la acción a realizar.
- Participación en acciones pensadas y ejecutadas por la propia población. La acción se gesta en la propia población y es ejecutada por ellos, sin relación con agentes externos.
- Participación en acciones pensadas por la propia población y que han sido compartidas con agentes externos de desarrollo. Último escalón de participación real, nivel superior.
Figura 5. Escalera de participación infantil de Hart.

Fuente: Hart RA. Children’s participation From Tokenism to citizenship (1992).
3.6
3.6. Sistemas de Gobernanza Local en Salud
Nuestra propuesta es emplear el término Sistemas de Gobernanza Local en Salud en esta guía.
El Sistema de Gobernanza Local en Salud es un proceso de toma de decisiones vinculadas al bienestar y la salud de la comunidad compuesto por agentes clave de la misma (asociaciones, técnicos municipales, ayuntamiento, colegios e institutos, atención primaria, salud pública…).
Así pues, podríamos decir que los Sistemas de Gobernanza Local en Salud constituyen un proceso de trabajo que abre un espacio común, un grupo intersectorial de agentes de la comunidad, tanto sanitarios como no sanitarios, dirigido al análisis, diseño, puesta en marcha y evaluación de procesos comunitarios que respondan a sus necesidades de salud.
La intersectorialidad por tanto sería una característica del Sistema de Gobernanza Local en Salud, siendo el eje central la participación de la ciudadanía. Todos los sectores trabajan juntos analizando necesidades y recursos y plantean una meta común con objetivos y acciones a realizar por cada ámbito en la medida de sus posibilidades. El Sistema de Gobernanza Local en Salud no se trata de un órgano ejecutivo como tal, siendo necesario el apoyo de la las diferentes entidades que forman parte del Sistema de Gobernanza Local para abordar determinadas necesidades identificadas.
Los Sistemas de Gobernanza Local en Salud comparten una serie de aspectos transversales:
- Delimitación geográfica o administrativa coherente.
- Representatividad social.
- Intersectorialidad.
- Participación ciudadana.
- Liderazgo comunitario.
- Comprensión sistémica de la realidad social en la que trabajan.
- Proceso comunitario de toma de decisiones.
- Orientado hacia los determinantes de la salud y con perspectiva de equidad.
Algunas referencias en el marco de los Sistemas de Gobernanza Local son:
- La Red Integrada de Servicios Sanitarios de la Organización Panamericana de la Salud53. Iniciativa de la OPS/OMS desarrollada en el marco de la renovación de la estrategia de Atención Primaria en Salud (APS) en las Américas. Entre sus objetivos se encuentra apoyar a los formuladores de políticas, los gestores y a los prestadores de servicios de salud en el desarrollo e implementación de Sistemas Integrados de Servicios de Salud. Un elemento clave que define es la Gobernanza y estrategia con un sistema de gobernanza único para toda la red, participación social amplia y la acción intersectorial y abordaje de los determinantes de salud y la equidad en salud.
- Red Local de Acción en Salud en Andalucía (Proyecto RELAS)54. Este proyecto de liderazgo municipal implantado en más de 100 Ayuntamientos andaluces nace en el marco de la nueva salud pública con el objetivo de “concretar una Estrategia de acción local capaz de dar respuesta a los problemas de salud pública de la zona mediante acciones colectivas de funcionamiento en Red”. Se realiza a través del diálogo y gestión conjunta con los gobiernos locales de cara a la elaboración de un Plan Local de Salud con la participación de los agentes comunitarios en el diagnóstico, priorización y ejecución de acciones.
- Red Local de Salud en País Vasco4. Estas Redes Locales de Salud se crean mediante foros de participación locales y gracias a la participación activa de la ciudadanía, de las administraciones y de los recursos profesionales y técnicos. Este modelo de trabajo permite analizar los problemas con diversas ópticas de cara a obtener un mejor diagnóstico y soluciones más eficientes. Igualmente, permite situar la política y las acciones de salud en el escenario más cercano a la población. Por su parte, el desarrollo comunitario contribuye al empoderamiento de las personas al mejorar la comunicación entre distintos grupos rompiendo barreras dentro de la comunidad. Asimismo, ayuda a las personas a adquirir nuevos conocimientos, capacitándolas para identificar y resolver sus propios problemas e identificar sus propios recursos y fortalezas. A su vez, la red se encuentra contextualizada en la comunidad en un sentido más amplio y en su núcleo normalmente cuenta con un grupo con mayor grado de actividad y responsabilidad.



